Hernia inguinal por laparoscopia
Es posible nacer con una hernia (hernia congénita), o bien, desarrollarla a lo largo de la vida (hernia adquirida). Estas últimas, se producen generalmente al realizar algún tipo de esfuerzo físico, en el que se produce una salida del contenido abdominal (grasa visceral, intestino, vejiga…) a través de un orificio en la musculatura abdominal, que se percibe como un bulto o masa.
Existen determinados factores que pueden favorecer la aparición de una hernia, como herencia o factores genéticos (enfermedades del colágeno…), sexo (8-10 veces más común en los hombres), edad (aumentan con la edad), antecedentes de cirugías como la prostatectomía, obesidad, en aquellos casos que exista hernia inguinal contralateral… Otros factores con menor grado de evidencia son la raza negra, estreñimiento crónico, tabaquismo y factores sociolaborales.
¿Cómo podemos sospechar que padecemos una hernia?
La clínica principal de las hernias inguinales es la sensación de bulto o masa a nivel inguinal. Éste puede estar siempre presente, o sólo notarlo con los esfuerzos físicos, tos o defecando.
En otras ocasiones, la hernia puede causar malestar, dolor más o menos severo, náuseas, vómitos y otros problemas potencialmente graves que podrían requerir una cirugía urgente (estrangulación, incarceración…)
¿Hernioplastia protésica abierta o mejor por laparoscopia?
Una vez diagnosticada la hernia es importante recalcar que no hay tratamientos mediante ejercicios físicos o terapia médica que puedan hacerla desaparecer. El único tratamiento curativo de una hernia es la cirugía.
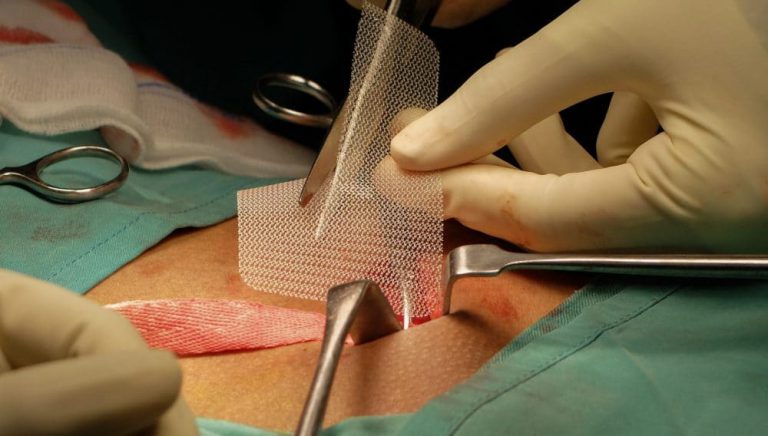
La cirugía clásica, abierta o abordaje anterior, se realiza mediante una incisión en la piel de aproximadamente 7-10 cm, sobre el área donde se ubique la hernia y se coloca la malla protésica.
La reparación de la hernia por abordaje laparoscópico o posterior, aprovecha los beneficios de la cirugía mínimamente invasiva, a través de varias pequeñas incisiones de 5-10 mm, por los que se introduce una pequeña cámara y diversos materiales para que el cirujano pueda trabajar y reparar la hernia colocando la malla.
No debemos considerar “mejor” una técnica u otra, ya que ambas técnicas tienen sus indicaciones y están debidamente validadas para la reparación de la hernia inguinal. Lo correcto es que su cirujano indique el procedimiento más adecuado para cada tipo de hernia y paciente, teniendo en cuenta la complejidad de la hernia, antecedentes del paciente… Así pues, el abordaje laparoscópico es sólo una vía más para realizar la cirugía indicada. Pero siempre, la decisión de realizar el procedimiento laparoscópico o abierto es una decisión a criterio de su cirujano, ya sea antes o durante la operación, y que se basa estrictamente en la seguridad del paciente.
¿En qué casos se recomienda la cirugía laparoscópica?
Según publicaciones médicas recientes del año 2019 por el Hernia Surge Group (Hernia. 2018 Feb;22(1):1-165. doi: 10.1007/s10029-017-1668-x), las principales indicaciones de la técnica laparoscópica son hernias recidivadas (ya intervenidas), sobre todo si se realizó por
abordaje abierto clásico. Hernias inguinales bilaterales (izquierda y derecha simultáneamente), hernias de la región femoral o crural. Hernias en deportistas y en autónomos, y en general, en aquellos pacientes que requieran una rápida reincorporación a su vida laboral. También es importante conocer las principales contraindicaciones, como la presencia de infección local o sistémica que impida el uso de material protésico (malla).
Una contraindicación relativa es un riesgo futuro de un procedimiento pélvico o extraperitoneal como la prostatectomía radical o las cirugías abdominales previas, ya que pueden presentar adherencias o fibrosis que dificulten el procedimiento. También es importante recalcar que el abordaje laparoscópico necesita de anestesia general, por lo que el paciente debe ser candidato a soportar una anestesia de este tipo.
¿Cómo se lleva a cabo el procedimiento en sí?
Existen principalmente dos técnicas para la reparación laparoscópica de la hernia, TEP (Total Extra-Peritoneal) y TAPP (Trans-Abdominal Pre-Peritoneal) en función de si precisa o no acceder a la cavidad abdominal para la reparación de la hernia.
Una vez se ha anestesiado al paciente, se crea un espacio mediante la introducción de aire en la cavidad abdominal (TAPP) o en el espacio anterior a la misma (TEP) y tras maniobras de disección se repara la hernia y se coloca una malla que refuerza la zona dañada.
A nivel técnico, la vía laparoscópica permite reparar en un único acto quirúrgico todos los orificios herniados o que potencialmente desarrollen una hernia a futuro, e incluso de forma bilateral sí así se requiriese.
Es excepcional que requiera convertir un procedimiento laparoscópico a uno abierto durante la cirugía, pero en un pequeño número de pacientes (menos del 10%) el método laparoscópico no se puede realizar y su cirujano puede considerar que es más seguro cambiar de procedimiento. Los factores que pueden aumentar la posibilidad de elegir o convertir a cirugía abierta incluyen la obesidad, cirugías abdominales y pélvicas previas con desarrollo de una cicatriz densa (adherencias), hernias muy voluminosas, e incapacidad para visualizar las estructuras anatómicas de referencia que dificultan y ponen en riesgo tanto la eficacia de la técnica como la seguridad del paciente.
¿Qué tipo de postoperatorio espera a los pacientes que pasen por quirófano tras esta intervención?
La vía laparoscópica aporta grandes ventajas respecto a la vía abierta, presentando postoperatorios con menos dolor inmediato, recuperación más rápida con reincorporación laboral en 48-72. Vuelta a la actividad física en 2-3 semanas. Incidencia menor de dolor crónico y menor incidencia de infección de la herida y la malla.